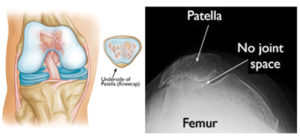
KNIESCHIJF PROBLEMEN – PATELLOFEMORALE KLACHTEN
Het patellofemorale gewricht is het gewricht tussen knieschijf en dijbeen.
De knieschijf is verbonden met een sterke pees aan het onderbeen (patellapees). Aan de bovenkant zit de knieschijf vast aan de vierhoofdige dijspier (quadriceps). Deze spier trekt de knieschijf over het bovenbeen, waardoor de knie zich strekt. De V-vormige knieschijf loopt in een V-vormige goot/groeve van het bovenbeen (trochlea van het femur) en vormt het patello-femoraal gewricht.
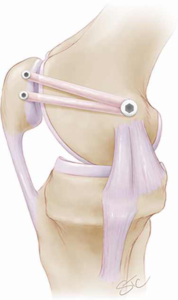
Een MPFL of Mediaal Patello Femoraal Ligament is een gewrichtsband aan de binnenzijde van de knie en loopt van de knieschijf naar de binnenzijde van het bovenbeen. Dit ligament zorgt ervoor dat de knieschijf mooi op zijn plaats blijft in het midden van de knie in de daarvoor bestemde goot en niet uit zijn goot ‘springt’ of luxeert.
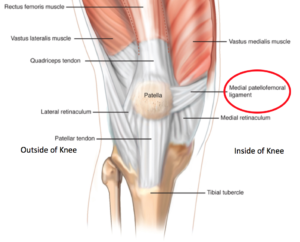
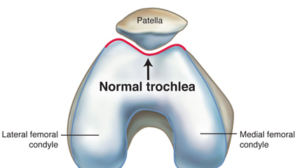
Het patellofemorale gewricht is een complex gewricht waarbij verschillende problemen oorzaak kunnen zijn van pijn.
- stabiliteitsproblemen: de knieschijf kan uit de goot “springen”.
- patellofemoraal pijnsyndroom
- kraakbeenletsels en artrosepijn van de knieschijf
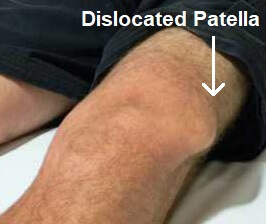
PATELLA INSTABILITEIT of PATELLA LUXATIE
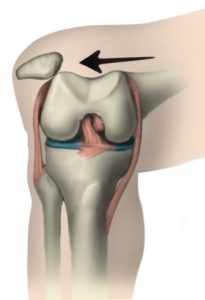
- WAT
De normale knieschijf ligt mooi centraal ten opzichte van de knie en beweegt in een soort gootje op en neer bij het maken van plooi en strek bewegingen.
Als de knieschijf niet goed “spoort” in dat gootje van het dijbeen, kan ze neigen uit de goot te ontsporen, of zelfs daadwerkelijk uit de kom schieten (patella-luxatie).
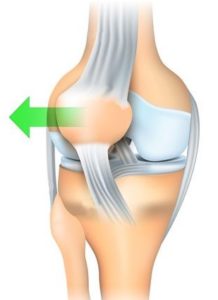
- OORZAAK
De oorzaak is meestal traumatisch, meest typisch bij sportongeval.
Evenwel zijn er vaak onderliggende, voorbeschikkende factoren die het gemakkelijker maken dat de knieschijf “ uit de goot springt”.
- Afwijkende vorm van de goot (dysplasie)
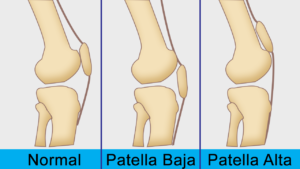
- Te hoog ingeplante knieschijf ( patella alta)
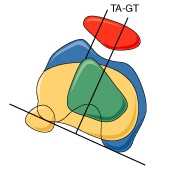
- Afwijkende inplanting van de pees van de knieschijf op onderbeen ( verhoogde TAGT waarde)
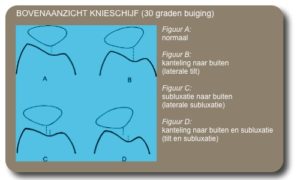
- Kanteling van de knieschijf naar de buitenzijde ( verhoogde patella tilt)
- Hyperlaksiteit, overbeweeglijke gewrichten
Tijdens een patella luxatie scheurt het Mediaal PatelloFemoraal Ligament (MPFL), waardoor het risico dat een volgende patella luxatie optreedt groter wordt.
Bij aanwezigheid van meerdere risico factoren neemt de kans op ontwrichting (luxatie) van de knieschijf toe.
- KLACHTEN
- Uitgesproken pijn bij een acute luxatie. Deze pijn zal pas verminderen als de knieschijf terug op zijn plaats (gereduceerd) is. Soms dient deze reductie door de (spoed)arts te gebeuren.
- Forse zwelling na de ontwrichting omdat er door scheur in het MPFL ligament bloed in de knie zit (hemartrose).
- Gevoel dat knieschijf telkens weer “uit kom” zou schieten
- ONDERZOEKEN
- Radiografie: toont de vorm van het “gootje” en eventueel bijhorende breuken.
- NMR toont botoedeem (vocht in het bot) ter hoogte van laterale femurcondyl en/of mediale facet van de knieschijf. De NMR kan losse kraakbeenfragmenten aantonen en kan bevestigen dat het MPFL ligament gescheurd is.
- CT Scan: om de voorbeschikkende factoren in beeld te brengen (dysplasie, patella alta, verhoogde TAGT, patella tilt) is CT scan meest accuraat.
- BEHANDELING
NIET OPERATIEF
Na een eerste ontwrichting wordt gedurende een 3 tal weken een gips en/of brace gedragen. Nadien volgt een intensieve oefentherapie bij de kinesist om de spieren rond de knieschijf terug sterker te maken.
OPERATIEF
Bij meerdere ontwrichtingen, herhaaldelijke ontwrichtingen of duidelijk voorbeschikkende factoren dient een ingreep te worden overwogen. Telkens een ontwrichting ontstaat, wordt er bijkomende schade berokkent aan de knie!
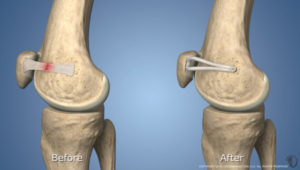
MPFL RECONSTRUCTIE
Het MPFL ligament scheurt steeds bij een ontwrichting van de knieschijf. Het herstellen van dit ligament is dan ook de meest essentiële chirurgische behandeling.
Het gescheurde MPFL ligament wordt gereconstrueerd met een eigen pees (hamstringpees). Dit is zeer gelijkaardig met de pezen die gebruikt worden bij een voorste kruisband herstel. De nieuwe pees wordt aan de binnenkant van de knieschijf verankerd met 2 schroefjes en ter hoogte van de binnenzijde van het dijbeen met 1 schroef. Op die manier wordt een nieuwe stevige gewrichtsband onder de juiste spanning gecreëerd die verhindert dat de knieschijf terug luxeert.
Bij sommige patiënten kan tijdens een luxatie een kraakbeenletsel ontstaan. Bij de meeste zal door het herstel van de stabiliteit door de MPFL reconstructie, het kraakbeenletsel spontaan genezen.
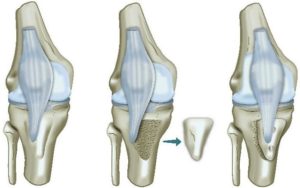
TUBEROSITAS OSTEOTOMIE EN TRANSFER
Indien de knieschijf te hoog staat (patella alta) of indien de inplanting van de pees van de knieschijf op het onderbeen te veel naar buiten is ( te hoge TAGT), is een MPFL reconstructie alleen vaak onvoldoende en dient een bijkomende ingreep te gebeuren.
Ter hoogte van de aanhechting van de patellapees op het onderbeen (tuberositas), wordt de pees met een botblokje losgemaakt. Dit botblokje met de patellapees erop vast, wordt verplaatst en op de optimale plaats terug vastgezet door middel van 2 schroeven.
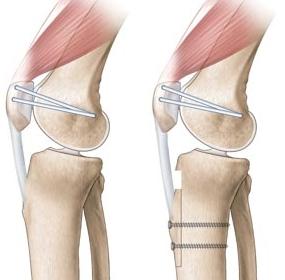
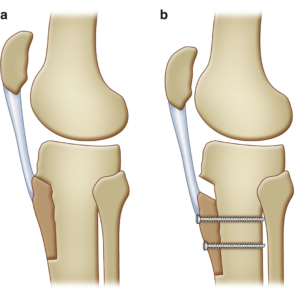
NARCOSE EN ZIEKENHUISVERBLIJF
De ingreep gebeurt via opname van 1 nacht en kan gebeuren via een ruggenprik of korte algemene narcose. Vaak wordt een bijkomende prik in de lies gegeven als tijdelijke lokale verdoving om de pijn na ingreep te verminderen.
- COMPLICATIES
Bij iedere ingreep kunnen complicaties ontstaan. De kans op een complicatie bij deze ingreep is eerder gering.
- Nabloeding van de wondjes of een bloeding in de knie.
- De wondjes blijven soms lang gevoelig of de huid rond de wondjes voelt tijdelijke verdoofd aan.
- Er kan een trombose of longembolie ontstaan. Preventief worden altijd spuitjes (bloedverdunners) voorgeschreven zodat dit risico extreem klein wordt.
- Infectie rond kniegewricht. Een goede wondzorg is essentieel. Tijdens ingreep wordt een antibioticum toegediend om die kans zeer klein te houden.
- Schade door de operatie aan structuren rond de knie, zoals zenuwen of bloedvaten is zeer zeldzaam.
- Nieuwe scheur van de herstelde gewrichtsband MPFL. Dit is niet echt een complicatie, de knieschijf kan uiteraard bij een nieuw accident terug uit de kom schieten.
- Niet vastgroeien van het bot bij een tuberositas osteotomie. Rookstop is absoluut aanbevolen om een snellere genezing te bekomen.
- Irritatie van de onderhuidse schroefkoppen bij tuberositas osteotomie. Indien deze hinderend zijn (bv. bij knielen) kunnen deze via een kleine ingreep verwijderd worden zodra alles is geheeld.
- REVALIDATIE
De revalidatie vergt discipline en wilskracht om de oefeningen vol te houden. Door regelmatig en intensief te oefenen kunt u het functioneel herstel van de spieren omheen de knie bevorderen.
MPFL
Op geleide van de pijn mag de knie onmiddellijk geplooid en gestrekt worden.
Steunname is onmiddellijk toegestaan tussen twee krukken. Na 3 weken kunnen de krukken geleidelijk afgebouwd worden.
De oefentherapie gebeurt via een voorschreven kinesitherapie schema bij uw eigen kinesist.
Tuberositas osteotomie
De beweeglijkheid van de knie wordt beperkt door een kniebrace met scharnier. Volgens meegegeven schema zal uw kinesist het scharnier van de brace bijstellen zodat u progressief meer kunt bewegen.
Steunname is in de eerste 3 weken sterk beperkt (enkel met tenen op de grond) en tussen krukken. Na 3 weken zal er geleidelijk steunname geoefend worden. Dit stappatroon wordt u aangeleerd door de kinesist.
De oefentherapie gebeurt verder via een voorschreven kinesitherapie schema bij uw eigen kinesist.
- WEETJES
- Zwelling in de eerste weken is volledig normaal. In sommige omstandigheden kan dit tot enkele maanden aanhouden. De zwelling kan verminderen door regelmatig ijs te leggen en uw been hoger te leggen.
- Wanneer mag ik douchen? Van zodra de wonde droog is, kan een waterdicht verband worden aangebracht waardoor douchen mogelijk is!
- Hechtingen: de hechtingen kunnen verwijderd worden vanaf 2 weken na ingreep.
- Verdoofd gevoel rond litteken. Doordat de huid rond de knie wordt ingesneden moeten onvermijdelijk ook enkel huidtakjes doorgesneden worden. Deze zone van gevoelloosheid corrigeert en vermindert over een periode van 2 jaar.
- Autorijden : dit is afhankelijk van snelheid van uw individuele revalidatie en recuperatie van de spierkracht. Het is tevens belangrijk dat de knie minstens 90° plooit. Normaal kan autorijden hervat worden rond 6 weken na ingreep als u voldoende controle heeft over uw geopereerde been. Raadpleeg wel vooraf de voorwaarden van uw autoverzekering.
- Werkongeschiktheid . Dit is zeer sterk afhankelijk van de job inhoud en varieert van 3 weken tot 6 maanden.
- Sporthervatting. Uw kinesitherapeut en chirurg zullen u adviseren wanneer het veilig is om uw hobby’s weer te hervatten. Dit zal afhangen van het type sport en van het niveau waarop u deze sport beoefent. Fietsen is de ideale activiteit om de knie terug soepel te maken en om de dijspieren te trainen zonder de knie te overbelasten. Na 4 tot 6 weken kunnen onbelaste sport activiteiten (bv fietsen) opbouwend terug hervat worden indien de pijn en de zwelling voldoende verdwenen zijn. Intensiever beoefenen van loop en springsporten laat vaak 4 (MPFL) tot 8 (tuberositas osteotomie) maanden op zich wachten.
PATELLOFEMORAAL PIJNSYNDROOM
- WAT is het patellofemoraal pijnsyndroom?
Het gaat om pijnklachten rondom de knieschijf. Het patellofemoraal pijnsyndroom komt het vaakst voor bij meisjes en jonge vrouwen (12-25 jaar).
De pijnklachten uiten zich meestal wanneer er druk op de knieschijf komt te staan. Bij activiteiten zoals trappen lopen, afdalen en springen moet de knieschijf tot acht keer het lichaamsgewicht verwerken. Ook statische activiteiten zoals lang staan, lang zitten met diep geplooide knieën en hurken, bouwen een enorme druk in het kniegewricht op.
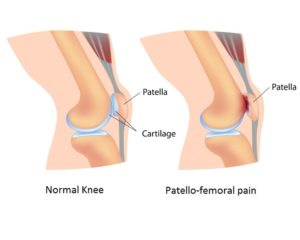
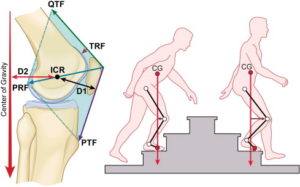
- OORZAKEN
Er zijn veel verschillende factoren die het patellofemoraal pijnsyndroom kunnen veroorzaken:
- X-benen
- rotatieafwijkingen in de onderste ledematen
- verkorte spieren en/of pezen
- verstoorde werking of ontwikkeling van de spieren rondom de knieschijf
- afwijkende vorm van het gootje in het bovenbeen (trochlea)
- afwijkende vorm van de knieschijf
- afwijkende inplanting van de kniepees op het onderbeen
- hyperlaxe gewrichten
- overbelasting van de knie of posttraumatisch (vb. stoten van de knie)
- overgewicht en/of kniebelastende activiteiten (vb. hurken, traplopen, intensieve sportbeoefening)
- kraakbeenschade aan de knieschijf of de goot in het bovenbeen
Als één of meerdere van bovenstaande factoren aanwezig zijn, wordt de behandeling van de klachten daaraan aangepast. In de meeste gevallen van het patellofemoraal pijnsyndroom wordt er echter geen duidelijke oorzaak gevonden en is het meer irritatie van de structuren rondom de knieschijf die leiden tot de klachten.
- KLACHTEN
De klachten van het patellofemoraal pijnsyndroom zijn zeer uiteenlopend . Vaak gaat het om een combinatie van twee of meerdere van de volgende klachten:
-
- een constant gevoel van druk rond de knieschijf (“de knie voelen”)
- stijfheid van de knie met sporadisch beperkte zwellingen
- pijn bij trappen op- of aflopen
- pijn bij knielen, hurken, langdurig rechtstaan/zitten (vb. recepties, cinema)
- pijn bij bergop fietsen of bergaf wandelen
- krakend gevoel of haperen van de knie bij plooien/strekken
- ONDERZOEKEN EN DIAGNOSE
De diagnose van patellofemoraal pijnsyndroom wordt gesteld op basis het klachtenpatroon van de patiënt en klinisch onderzoek.
Uit het klinisch onderzoek kan blijken dat bijkomend onderzoek aangewezen is om eventuele oorzakelijke factoren in het licht te stellen.
Een röntgenfoto van de knie geeft een duidelijk beeld over de anatomie van de knieschijf en haar relatie tot de groeve waarin ze spoort.
Als er vermoedens zijn van kraakbeenletsels of als er specifieke metingen moeten worden uitgevoerd, kan bijkomend nog een MRI of CT-scan aangewezen zijn.
- BEHANDELING
De klachten zijn zeer vervelend maar vaak verdwijnen ze spontaan op volwassen leeftijd. In tegenstelling tot wat soms beweerd wordt, is het patellofemoraal pijnsyndroom geen voorbode van artrose!
De meeste klachten moeten conservatief (d.w.z. niet chirurgisch) worden behandeld door één of meerdere van de volgende behandelingen:
- Kinesitherapie
Oefentherapie, onder de vorm van kinesitherapie in combinatie met thuisoefeningen, is de grondsteen van de behandeling. De patiënt ontvangt een specifiek kinesitherapieschema om de spieren van de knie correct te stretchen en te trainen met extra aandacht voor bepaalde spiergroepen, die erg belangrijk zijn voor het correct sporen van de knieschijf in de groeve.
- Relatieve rust
Vaak is het voldoende om een periode van (relatieve) rust in te lassen of de sportieve activiteiten tijdelijk terug te schroeven naar een lager niveau of een lagere intensiteit. Soms is het nodig om tijdelijk helemaal te stoppen met de sport en om eerst bepaalde spieren te trainen met de kinesist. Daarna kan de sport onder begeleiding worden hervat.
Kleine hulpmiddelen kunnen soms een groot verschil maken bv. u kunt het zadel van de fiets iets hoger zetten om de pijn van de knieschijf te verminderen. Fietsen op lichte versnelling werkt beter dan met een zware versnelling.
Het kan ook aangewezen zijn om de bewegingen die pijn uitlokken (knielen, lang staan, trappen doen, langdurig geplooid zitten…) tijdelijk te vermijden tot de knie via oefentherapie voldoende getraind is om deze bewegingen terug te verdragen.
- Ontstekingsremmers en ijs
Frequent ijs op de knieschijf leggen in combinatie met een korte kuur van een ontstekingsremmer (NSAID) heeft een pijnstillend en ontstekingsremmend effect.
- Gewichtsverlies
Bij patiënten met overgewicht kan een gering gewichtsverlies (bv. 5 kg) al voldoende zijn om de klachten te verbeteren. Zoals hierboven al vermeld, moet de knieschijf bij activiteiten zoals trappen lopen tot acht keer het lichaamsgewicht verwerken. 5 kg minder lichaamsgewicht wordt bijgevolg door de knie aangevoeld als 40 kg minder druk.
- Kraakbeensupplementen
In bepaalde gevallen kunnen voedingssupplementen voorgeschreven worden. Dit is geen medicatie, niet schadelijk en kan langdurig worden ingenomen zonder bijwerkingen. Een kuur moet enkele maanden worden gevolgd om het effect ervan te kunnen evalueren. Kraakbeensupplementen kunnen de noodzakelijke oefentherapie uiteraard niet vervangen!
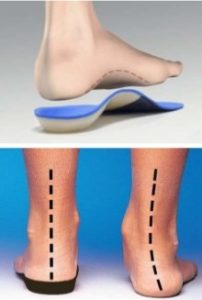
- Steunzolen
Indien voorbeschikkende factoren met stand afwijkingen in de onderste ledematen of voeten, kunnen steunzolen een positief effect hebben op pijn.
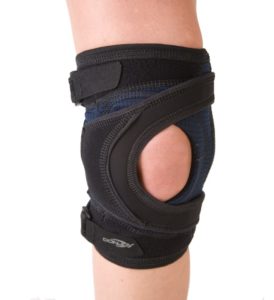
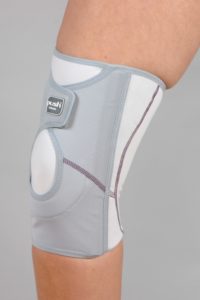
- Bracing
Veel patiënten ondervinden gunstig resultaat op pijn na dragen van een kniebrace. Er is evenwel geen wetenschappelijke ondersteuning dat deze behandeling strikt noodzakelijk is. Oefentherapie met kinesitherapie blijft evenwel de eerste keuze behandeling!

- Kijkoperatie van de knie (arthroscopie)
Uitzonderlijk is er een reden om een kijkoperatie van de knie uit te voeren, bijvoorbeeld bij achteruitgang na een trauma, blokkages, frequente vochtuitstortingen… Door de goede beeldvormingstechnieken is het vandaag echter niet meer nodig om een kijkoperatie van de knie te doen om enkel een diagnose te kunnen stellen.
KRAAKBEEN LETSELS EN ARTROSE VAN DE KNIESCHIJF
Kraakbeenletsels aan de knieschijf of van de goot waarin de knieschijf spoort (trochlea), uiten zich hoofdzakelijk via de klachten van het patellofemoraal pijnsyndroom. Bij grote kraakbeenletsels gebeuren ook soms vochtuitstortingen in de knie, voornamelijk na een inspanning.
De meeste behandelingen voor het patellofemoraal pijnsyndroom worden ook ingezet voor kraakbeenletsels van de knieschijf of de goot van de knieschijf. Wanneer uit het onderzoek in het kader van het patellofemoraal pijnsyndroom blijkt dat er kraakbeenletsels zijn, dan zijn er aanvullend nog een aantal andere behandelingen mogelijk:
- Inspuitingen van de knie
De knie wordt ingespoten met cortisone of een hyaluronzuur (gel).
Cortisone (vb. Depomedrol) is aangewezen bij een acute achteruitgang met vocht in de knie (posttraumatisch, overbelaste of ontstoken knie).
Hyaluronzuur (gel )(vb. Ostenil, Synvisc,…) kan een positief effect hebben voor (ochtend)stijfheid, knagende en zeurende pijn in de knie. De inspuitingen worden meestal in series van drie inspuitingen kort na elkaar gegeven om een sterker effect te verkrijgen. Actieve link naar hyaluronzuur bij algemeen
PRP therapie kan tevens aangeraden worden als bovenstaande inspuitingen in combinatie met andere maatregelen geen effect hebben. Actieve links naar PRP bij algemeen
- Kijkoperatie van de knie (arthroscopie)
Via een kijkoperatie kan het kraakbeen met een radiofrequente probe of een ice picking procedure gestabiliseerd worden. Dit werkt het best bij een acute achteruitgang (posttraumatisch) of bij frequente vochtuitstortingen. Chronische pijnklachten reageren minder goed op een operatieve stabilisatie.
- Patellofemorale prothese
Wanneer bovenstaande behandelingen geen afdoende verbetering van de klachten geeft en de kraakbeenschade dermate uitgebreid is dat het bot van de knieschijf grotendeels in contact komt met het bot van de groeve, dan spreken we van terminale artrose. Hierbij kan bij teveel functionele hinder in het dagelijkse leven een patellofemorale prothese aangewezen zijn. De achterzijde van de knie en de groeve waarin de knieschijf spoort worden dan vervangen door kunststukken. De rest van de knie blijft bewaard.