- FROZEN SHOULDER of BEVROREN SCHOUDER of ADHESIEVE CAPSULITIS
- WAT
Het is een ziektebeeld van de schouder die zich over een periode van maanden ontwikkelt. De schouder wordt beetje bij beetje pijnlijker en stijver, zodat het moeilijker wordt om de schouder te bewegen.
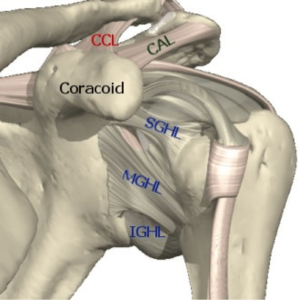
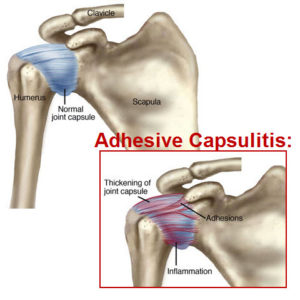
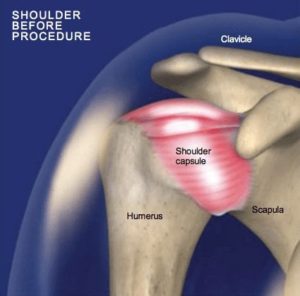
Om de stabiliteit van de schouder in normale omstandigheden te garanderen beschikken we over een stevig vlies rond de schouder (kapsel) met daarin sterke verstevigingsbanden (gewrichtsbanden).
“Adhesieve capsulitis” is de correcte medische term, die beschrijft dat er ontsteking is van dit gewrichtskapsel en dat er verdikkingen aanwezig zijn in dit kapsel die ervoor zorgen dat de normale elasticiteit van dit kapsel verloren gaat. Deze verdikkingen, verklevingen in het kapsel, zorgen voor het ontstaan van de stijfheid.
We onderscheiden 2 types frozen shoulder.
- Primaire adhesieve capsulitis = idiopathische frozen shoulder
Geleidelijk aan ontstaat pijn en bewegingsbeperking van de schouder zonder aanwijsbare reden.
- Secundaire adhesieve capsulitis = verworven frozen shoulder
De pijn en stijfheid ontstaat door een gekende reden.
- OORZAAK
- De exacte oorzaak van een primaire frozen shoulder is dus niet gekend. We weten dat er zich een enorm ontstekingsproces ontwikkelt in het schouderkapsel, maar wat de ontsteking in gang zet is niet gekend.
Sommige ziektebeelden maken patiënten meer vatbaar voor het ontstaan van een frozen shoulder: diabetes mellitus, schildklierlijden, ziekte van dupuytren, ziekte van parkinson, vernauwing van kransslagader van het hart, ….
Diabetes patiënten hebben tot 30 % kans om in hun leven ooit een frozen shoulder door te maken. Er is “een theorie” dat glucose bij te hoge bloedsuiker waarde bindt aan collageen (bouwsteen van het schouderkapsel). Het schouderkapsel met de gewrichtsbanden wordt hierdoor een beetje kleverig, wat de schouder stijf en pijnlijk maakt.
- De Secundaire vorm heeft altijd een gekende oorzaak bv. breuk aan de schouder, operatie aan de schouder, na een periode van immobilisatie, …
- KLACHTEN
- Pijn vooraan de schouder, bovenop de schouder, volledig rond de schouder, die soms zeer hevig kan zijn en vaak ook de nachtrust verstoort.
- Geleidelijk aan toename van de bewegingsbeperking. Zowel de actieve beweeglijkheid (wat je zelf kan met de arm) als de passieve beweeglijkheid (als de arts uw arm beweegt) zijn verminderd.
Het wordt steeds moeilijker om uw haart te kammen, uw BH vast te maken, uw autogordel te pakken, een bord uit een hoge kast te nemen, …
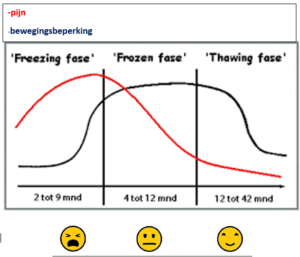
- De klachten ontwikkelen zich typisch in 3 fases. Elke fase kan enkele maanden
- De bevriezingsfase of ontstekingsfase
In deze fase ontstaat de kapsel ontsteking. Dit zorgt vooral voor een sterke toename van pijnklachten. Pijn is het dominant symptoom en de stramheid begint beetje bij beetje toe te nemen.
Symptomen in deze fase zijn soms nog moeilijk te onderscheiden van symptomen bij andere schouderaandoeningen bv. impingement.
- De bevroren fase of verstijvingsfase
De schouder wordt meer en meer stijf en het wordt steeds moeilijker om de schouder te gebruiken. De pijn begint in deze fase wel wat af te nemen.
- De ontdooiende fase of herstelfase
In deze fase neemt de pijn veder af en verbetert de beweeglijkheid beetje bij beetje verder. Evenwel is de recuperatie van de beweeglijkheid niet bij iedereen volledig !
- ONDERZOEKEN EN DIAGNOSE
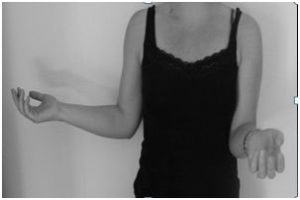
- Het belangrijkste onderzoek is het testen van de beweeglijkheid van de schouder door uw arts. Zowel de actieve beweeglijkheid (wat je zelf kan met de arm) als de passieve beweeglijkheid (als de arts uw arm beweegt) zijn verminderd. Vooral de sterke beperking in exoroatie is zeer opvallend !
- Bijkomende technische onderzoeken ( radiografie, echografie, arthro MRI-scan) zijn van mindere waarde om de diagnose van een frozen shoulder te bevestigen. Deze onderzoeken kunnen vooral van belang zijn om andere diagnoses uit te sluiten of om de oorzaak van een secundaire frozen shoulder beter in beeld te brengen.
- BEHANDELING
De behandeling is afhankelijk van de graad van ontsteking en de graad van bewegingsbeperking. De overgrote meerderheid van patiënten met een frozen shoulder kunnen niet operatief behandeld worden.
NIET OPERATIEVE BEHANDELING
- Ontstekingsremmende medicatie en pijnstillende medicatie.
- Een tweetal cortisone inspuitingen in het gewrichtskapsel kunnen helpen om de (ontstekings)pijn te verminderen. Het is zeer belangrijk dat pijn en ontsteking verminderen in voorbereiding op de opstart van de oefentherapie. Soms kan er ook gebruik gemaakt worden van hyaluronzuur infiltraties.
- Kinesitherapie kan gestart worden zodra de pijn het toelaat. De focus ligt op herstel van de beweeglijkheid, wegwerken van het ontstekingsproces en aanleren van stretching oefeningen.
Het is zeer belangrijk dat er dagelijks zelf geoefend wordt!
Oefeningen die u thuis zelf kunt uitvoeren.
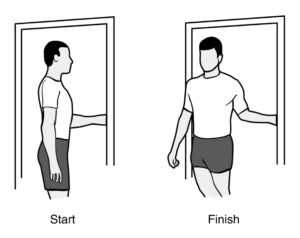
Exorotatie stretch.Sta in deuropening en buig de elleboog tot een rechte hoek en neem de deurpost vast. Hou je hand ter plaatse aan de deurpost en draai je lichaam. U voelt spanning vooraan in de schouder. Probeer dit 30 seconden vast te houden en herhaal dit nadien binnen de pijngrens.
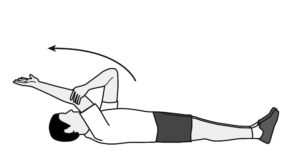
Voorwaartse flexie stretch. Lig neer op uw rug. Hef met de gezonde arm uw pijnlijke schouder ophoog tot u spanning voelt. Probeer dit 15 seconden vast te houden, ontspan en herhaal nadien binnen de pijngrens.
Cross-over arm stretch Sta rechtop en trek met de gezonde arm uw aangetaste arm net onder uw kin over uw borstkas. Ga tot de pijngrens en probeer dit 30 seconden vol te houden, ontspan en probeer nadien te herhalen.
OPERATIEVE BEHANDELING = arthroscopische arthrolyse
Indien in fase 2 de beweeglijkheid onvoldoende beter wordt, moet een kijkoperatie gebeuren.
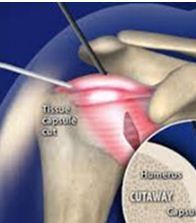
Via kijkoperatie wordt het verdikte kapsel van de schouder gekliefd met een speciaal instrument (radiofrequente probe).
Na de kijkoperatie is het heel belangrijk om zo snel mogelijk intensieve kinesitherapie te starten en zelf dagelijks oefeningen uit te voeren. Enkel door intensief te bewegen kan de herwonnen beweeglijkheid door de kijkoperatie behouden blijven.
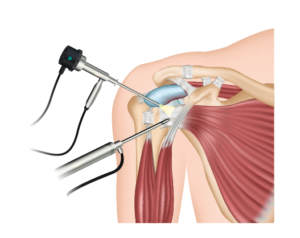
NARCOSE EN ZIEKENHUISVERBLIJF
De kijkoperatie gebeurt onder korte algemene narcose in combinatie met een lokale verdoving (interscaleen blok).
Na de ingreep verblijft u 1 nacht in het ziekenhuis.
- COMPLICATIES
Globaal is de uitkomst gunstig, maar het duurt vele maanden alvorens een goed resultaat bekomen wordt.
- Blijvende stijfheid van de schouder ondanks oefentherapie.
- Een frozen shoulder kan na genezing terug ontstaan (weliswaar zeldzaam) bv. bij ontregelde diabetes patiënten.
- Irritatie van zenuwbanen in de oksel met blijvende pijn nadien.
- Infectie, thromboflebitis of schade aan bloedvat of zenuw zijn theoretische complicaties maar in werkelijkheid zo goed als onbestaande.
- REVALIDATIE
Het draagverband in de beginfase is enkel voor de pijn en dient zo weinig mogelijk gedragen te worden.
Zo veel mogelijk bewegen en intensief kinesitherapie volgen binnen pijngrens en volgens voorschrift. Er wordt geen beperking opgelegd! Het is evident dat krachtopbouw in de beginfase niet verstandig is. De focus ligt op herwinnen van de beweeglijkheid!
- WEETJES
Probeer de pijn onder controle te houden met de voorgeschreven pijnstillers en ijsapplicaties.
Hou de wondjes proper en droog. Douchen is toegestaan met een douche pleister ( opsite, tegaderm, ..) De hechtingen kunnen na 14 dagen verwijderd worden door de thuisverpleging of uw huisarts
Arbeidsongeschiktheid ligt tussen de 3 weken en 6 maanden en is afhankelijk van de job inhoud. Bespreek dit voor ingreep met uw arts.
Autorijden. U mag beginnen autorijden wanneer u zelf voelt dat u gemakkelijk kan sturen met beide handen zonder enig probleem. Hiervoor zou u uw arm comfortabel boven schouderniveau moeten kunnen heffen. Voor de meeste mensen is dit ongeveer 6 weken na de ingreep.
Sporthervatting. Lopen en fietsen is toegestaan binnen de pijngrens. Hervatten van andere sporten is individueel verschillend en sterk sportspecifiek. Dit kan besproken worden met uw behandeld arts.
DR. DEPAEPE
ORTHOPEDIE